Единственным вариантом лечения почечной недостаточности, который может дать долгосрочный результат и улучшить качество жизни пациента, считают пересадку почки. Благодаря трансплантации этого органа медикам удалось помочь не одному больному на терминальной стадии. Несмотря на то что такие операции делают уже давно, вопрос пересадки почки в России не теряет своей актуальности из-за огромного числа нуждающихся в ней пациентов. В нашей стране каждый восьмой житель страдает хроническими заболеваниями выделительной системы.
Общие сведения
Речь идет о сложном хирургическом процессе, который представляет собой изъятие органов или мягких тканей у донора и приживление их реципиенту. Порядка половины осуществляемых в мире хирургических операций с целью трансплантации органов составляют манипуляции по пересадке почки. Ежегодно в мире проводят около 30 тыс. подобных вмешательств.
Трансплантология заставила говорить о себе весь мир, поскольку именно эта лечебная методика демонстрирует высокую выживаемость среди безнадежных больных. В 80 % случаев пациенты преодолевают пятилетний порог после пересадки почки.
В сравнении с диализом, который не так давно являлся единственным способом поддержания жизнедеятельности тяжелых больных, почечная трансплантация значительно повышает качество жизни пациента, так как избавляет его от необходимости постоянного пребывания в медучреждении. Вместе с тем ожидание операции может быть чересчур длительным по причине дефицита донорских органов. Тогда диализ становится, по сути, единственным способом поддерживать функциональность организма больного. Кроме того, чтобы сохранить имплантированную почку в удовлетворительном состоянии как можно дольше, реципиенту до последних дней придется принимать лекарственные средства, периодически обследоваться у специалистов и нести перед самим собой ответственность за образ жизни, стиль питания, трудовую деятельность и т. п.
Способы получения трансплантата
Если человеку нужна пересадка почки, в первую очередь необходимо найти для него донора. В роли желающего отдать свой орган нуждающемуся может выступить живой человек (в России им может быть только родственник) или умерший, если до смерти он сам либо его родственники заключили соглашение об изъятии почки. Первый вариант является более предпочтительным, так как повышает шансы для реципиента на приживаемость органа. Во втором случае забор донорского органа производят у лица с зафиксированной смертью головного мозга, которая подтверждается документально.
По статистике, более успешной является пересадка почки от живого донора. Связано это с возможностью доктора спланировать операцию заранее и получить больше времени на прохождение обследования, подготовку реципиента, в то время как имплантация органа умершего человека проводится в кратчайшие сроки ввиду невозможности врачей отсрочить неминуемые процессы разложения тканей.
Кому рекомендована операция
Основное показание для трансплантации – серьезные нарушения в работе почек. Если у пациента диагностирована хроническая почечная недостаточность, это означает, что его организм теряет способность выполнять функции по очищению крови. Частично компенсировать данное нарушение можно за счет диализа. Терминальная почечная недостаточность является последней фазой хронических патологий почек, осложнения врожденных аномалий либо повреждений. В данном случае требуется операция по трансплантации почки или беспрерывное применение заместительной почечной терапии, которая направлена на искусственное выведение из организма токсических продуктов обмена веществ. В противном случае может наступить общая интоксикация организма и, как следствие, гибель пациента.
К заболеваниям, которые приводят к хронической почечной недостаточности, относят:
- интерстициальный нефрит (воспалительный процесс в интерстициальной почечной ткани);
- пиелонефрит (инфекционное поражение органа);
- гломерулонефрит (нарушения в работе клубочкового аппарата);
- почечный поликистоз (множественные доброкачественные опухоли);
- нефропатия (поражение гломерулы и паренхимы почек на фоне сахарного диабета);
- воспаление почек как осложнение системной красной волчанки;
- нефросклероз (замещение здоровых клеток паренхимы фиброзной тканью).
Имеются ли противопоказания
В современной трансплантологии нет единого мнения по поводу того, в каких случаях проведение операции по приживлению донорского органа не рекомендовано. В разных медицинских центрах список противопоказаний к трансплантации почки может незначительно отличаться. Чаще всего в пересадке отказывают пациентам в случае:
- Несовместимости иммунологической реакции реципиента на лимфоциты донора. Ни один из квалифицированных специалистов не возьмется за проведение такой операции, так как в данном случае крайне высоким будет риск сверхострого отторжения чужеродного органа.
- Онкологические патологии. Противопоказана трансплантации даже спустя некоторое время после лечения опухоли. В преимущественном числе случаев к пересадке допускаются пациенты по истечении не менее двух лет с момента радикального лечения рака. При этом в некоторых медцентрах, специализирующихся на трансплантации, не выжидают никаких сроков, если было проведено успешное удаления рака почки, мочевого пузыря, шейки матки, базалиомы кожи на ранней стадии. После лечения рака шейки матки, молочной железы, меланомы период наблюдения увеличивают до 5 лет.
- Инфекции. К абсолютным противопоказаниям к пересадке донорской почки является ВИЧ-инфекция, активные гепатиты В, С, туберкулез. После излечения от туберкулеза за пациентом наблюдают не менее года.
- Хронические заболевания, которые могут ухудшить состояние больного в послеоперационном периоде. К таковым относятся язвенная болезнь желудочно-кишечного тракта, сердечная недостаточность.
Не так давно противопоказанием к пересадке почки считали нефропатию, которая возникает как осложнение сахарного диабета. Такие пациенты действительно имеют худший прогноз выживаемости после трансплантации, однако при корректном и своевременном лечении шансы больного на восстановление возрастают в несколько раз.
Не рекомендуется прибегать к пересадке донорской почки, если больной отказывается соблюдать врачебные предписания. Недисциплинированность реципиентов в 5-10 % случаев приводит к отторжению имплантированного органа. Отказ от выполнения предписанных специалистами назначений, касающихся иммуносупрессивной терапии, режима питания и образа жизни, чреват серьезными осложнениями. Еще одно противопоказание, связанное с неспособностью больного соблюдать правила после пересадки почки – это психические нарушения, изменения в поведении на фоне наркомании и алкоголизма.
Конечно же, трансплантацию не осуществляют, если донор и реципиент имеют несовместимые группы крови. Помимо абсолютных противопоказаний, существуют и относительные. Детям, пожилым людям почку пересаживают лишь в единичных случаях, так как выполнение таких операций сопрягается с повышенной сложностью и низкой вероятностью приживаемости органа. Если потенциальный донор не соответствует заявленным требованиям, имеет серьезные патологии, его участие в трансплантации ставится под сомнение, развеять которое помогут рекомендательные заключения узкопрофильных специалистов.
Методики трансплантации
Операций по приживлению органа реципиенту классифицируются таким образом:
- Изогенная трансплантация. Здесь в роли донора выступает кровный родственник – человек, биологический материал которого имеет генетическое и иммунологическое сходство. Это самый распространенный вид манипуляция по пересадке почки.
- Аллогенная трансплантация. Донором становится чужой человек при наличии совместимости с организмом больного. В нашей стране пересаживают органы только от умершего донора.
- Реплантация подразумевает возвращение человеку его же органа. Необходимость в такой операции возникает вследствие серьезной травмы, отрыва или отсечения органа.
Кроме того, различают операции по пересадке на основании места размещения имплантированного органа. Так, например, наиболее сложной является гетеротопическая трансплантация, когда «чужой» орган приживляется на анатомически предназначенном ему месте, при этом нефункционирующая почка реципиента удаляется. При ортотопической трансплантации приживляемый орган размещают в другом месте, чаще всего в подвздошной зоне, а больная почка остается, ее не удаляют.
Как подготовиться к пересадке
Чтобы понять, делать ли пересадку почки, целесообразен ли данный вариант лечения, пациент должен пройти всестороннее клиническое обследование. Комплексная диагностика позволит выявить или исключить вероятные противопоказания. Прежде чем больной встанет на очередь по пересадке почки, он должен:
- Сдать лабораторные анализы крови, мочи и мокроты.
- Пройти рентгенологическое, ультразвуковое и другие виды инструментальных исследований (гастроскопию, электрокардиографию, МРТ, КТ).
- Получить консультации узкопрофильных специалистов (психолога, нарколога, отоларинголога, стоматолога, кардиолога, гастроэнтеролога, гематолога). Для реципиентов-женщин обязательной является также рекомендация от гинеколога.
Перед непосредственной операцией больному придется пройти повторное обследование, так как на ожидание подходящего донорского органа может уйти от нескольких недель до нескольких месяцев.
Если противопоказания отсутствуют, совместимость донора и реципиента определена, больного помещают в стационарное отделение. Пересадке почки в ряде случаев предшествует диализ – к процедуре искусственного очищения крови прибегают за пару дней до трансплантации. Больному назначают успокоительные препараты, если того требует его психологическое состояние.
Последнее употребление пищи и жидкости перед операцией происходит за 8-10 часов. Помимо этого, реципиент должен подписать соответствующие бумаги, чтобы оформить свое согласие на проведение данного рода вмешательства. В пакет документов также входит подтверждение информирования о вероятных рисках, угрозах здоровью и жизни.
Как проходит операция
От живого донора пересадка почки проходит в несколько этапов. Как правило, процедура нефрэктомии у реципиента протекает практически одновременно с хирургическим изъятием донорского органа, поэтому такая трансплантация требует участия нескольких бригад специалистов. В сравнении с операцией по приживлению пациенту органа от умершего донора (здесь почка заранее подготовлена), это хирургическое вмешательство может длиться намного дольше.
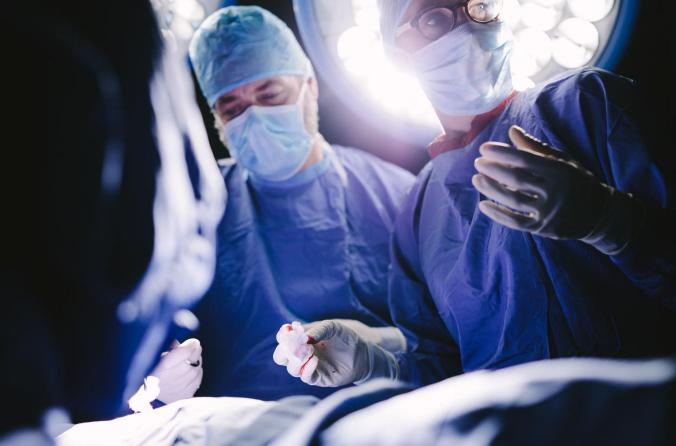
Трансплантация проводится под общим наркозом. В то время как одна команда специалистов осуществляет донору нефрэктомию, вторая подготавливает место для трансплантата у реципиента. После этого орган фиксируют и соединяют с артерией, веной и мочеточником пациента. Следующий обязательный этап – катетеризация мочевого пузыря.
Главным показателем успешно проведенной операции является производительность мочи пересаженной почкой спустя уже несколько дней. При нормальном состоянии органа своей полной функциональности он достигает в течение недели, поэтому по отзывам, пересадка почки не требует длительного нахождения в стационаре. Если осложнения отсутствуют, через пару недель больного выписывают.
Качество жизни после пересадки почки у донора также не страдает. Один оставшийся орган со временем увеличивается и в полном объеме выполняет необходимые функции.
Пересаживают ли почку детям
В зрелом возрасте диализ переносится намного легче, чем в раннем. Такое лечение может принести трудности не только в физическом, но и психическом плане. Длительное нахождение на диализе препятствует нормальному развитию и росту ребенка. Если у малыша есть показание к трансплантации, операцию необходимо провести в ближайшее время. При этом в детском возрасте пересадка почки, по отзывам, имеет больше шансов на успешный исход. Орган приживляется быстро, состояние больного быстро стабилизируется.
Зачастую сложности возникают на этапе поиска подходящего донора. При необходимости проведения срочной пересадки почки ребенку пересаживают орган от взрослого человека. Однако такой вариант возможен только в том случае, если в забрюшинном пространстве маленького реципиента достаточно места для имплантации органа. Кроме того, нельзя исключать риск недостаточности кровоснабжения «новой» почки по причине маленького диаметра сосудов. Детям, имеющим заболевания сердца или сердечно-сосудистой системы, патологии психического характера, операция противопоказана.
Жизнь после операции
На вопрос о пересадке почки: «Сколько живут обычно с имплантированным органом?» однозначно не ответит ни один специалист. Успех приживления органа во многом зависит не только от особенностей организма человека, но и от неукоснительного соблюдения им рекомендаций лечащего врача.

После трансплантации требуется длительная реабилитация, которая подразумевает постельный режим, прием противовоспалительных и иммуносупрессивных средств, радикальный пересмотр повседневного меню и постоянное врачебное наблюдение. В целом прогноз можно считать благоприятным, при качественно проведенном вмешательстве и удовлетворительном течении реабилитационного периода человек непременно вернется к нормальной жизни. В некоторых случаях спустя 15-20 лет требуется повторная пересадка.
Как питаться правильно с пересаженной почкой
Диета позволяет минимизировать риск развития осложнений. Вначале, после операции, пациент может получать питательные вещества только посредством инфузионного вливания лекарственных растворов. Назначить больному диету после пересадки почки могут уже через 5-7 дней.
Организм человека, перенесшего столь серьезное оперативное вмешательство особенно нуждается в сбалансированном обеспечении витаминами, кальцием, фосфатами, нутриентами. Набор веса недопустим, так как лишние килограммы могут повлечь за собой ряд негативных последствий.
Врачи рекомендуют придерживаться основных принципов питания после трансплантации почки не только реципиенту, но и донору:
- Ограничить потребления соли, а от специй и пряностей желательно отказаться вовсе, поскольку эти вещества способствуют задержке жидкости в организме и вызывают жажду.
- Не включать в меню консервированные продукты.
- Исключить из рациона жирные сорта мяса, рыбы, колбасные изделия, фастфуд.
- Преобладать в питании должна растительная пища, а с животными белками следует быть осторожнее.
- Под строжайшим запретом любые алкогольные напитки, кофе и крепкий чай.
- Вместо цельного молока желательно пить нежирный кефир или йогурт без добавок.
- Ограничивать суточное потребление жидкости до 1,5-2 л, предотвращая повышенную нагрузку на почки.
Почему орган не приживается, признаки отторжения
На этапе послеоперационного периода больной находится в стационаре под круглосуточным наблюдением врачей. Для оценки функционирования трансплантата регулярно проводятся анализы крови и мочи на электролиты, мочевину, креатинин, выполняется ультразвуковое и другие инструментальные диагностики для оценки качества кровотока в пересаженной почке.
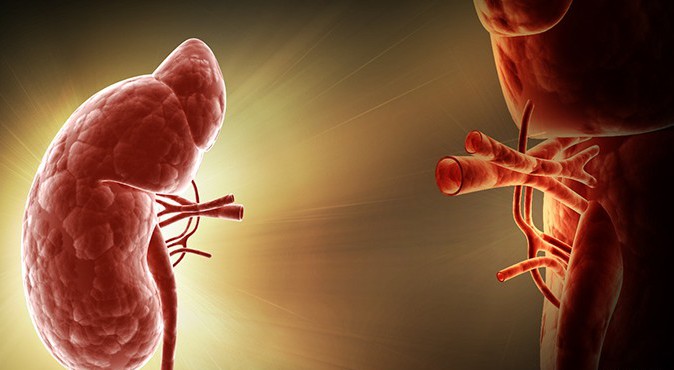
Возможны несколько вариантов осложнений после пересадки почки. Жизнь пациента может оказаться под реальной угрозой, поэтому важно как можно раньше распознать негативные изменения в организме. Их причиной может оказаться:
- Неудовлетворительное соединение сосудов, которое способно спровоцировать кровотечение. В итоге у больного появляются гематомы в забрюшинном пространстве.
- Воспаление и нагноение шва на теле после хирургического вмешательства. Терапия, которую проводят с целью минимизации риска отторжения, ослабляет иммунитет, что может привести к инфицированию раны.
- Тромбообразование в подвздошных артериях или глубоких венах ног.
- Отторжение. Может проявиться внезапно (сверхострое) или в течение первых месяцев после операции. Иногда отторжение приобретает хронический характер. В этом случае оно представляет собой вяло протекающую и малозаметная реакцию. Ее возникновение чревато серьезными последствиями. Если иммуносупрессоры не смогут исправить ситуацию, донорская почка погибнет.
Отторжение нового органа можно заподозрить по ряду признаков. Обычно пациенты жалуются на боль, отечность, повышенную температуру тела и показатели кровяного давления, снижение частоты мочеиспусканий, одышку и общее недомогание. При появлении подобных признаков больному необходима незамедлительная врачебная помощь. В случае острого отторжения доктор примет решение об увеличении дозы иммуноподавляющего препарата или заменит его более сильным.
Где делают пересадку почки
Операции по трансплантации являются видом высокотехнологичной медицинской помощи. В России пересадку почки делают более 40 медицинских организаций, обладающих соответствующей лицензией. Стоит отметить, что на каждый регион выделяются квоты из федерального бюджета для проведения операций бесплатно нуждающимся пациентам, но, к сожалению, на всех государственных средств не хватает. В среднем стоимость пересадки почки составляет порядка 1 млн руб. При этом речь здесь идет не о цене донорского органа, так как в России подобная торговля запрещена, а о стоимости оперативного вмешательства, вне зависимости от того, какой орган будет пересажен – от родственника или от умершего донора.

Медицинских центров, которые занимаются трансплантацией почки, в нашей стране больше, чем клиник, специализирующихся на пересадки других органов. Ведущими учреждениями в Москве являются:
- ФНЦ трансплантологии и искусственных органов.
- РНЦ хирургии имени академика Б. В. Петровского РАМН.
- Онкологический научный центр РАМН.
- НЦ сердечно-сосудистой хирургии имени А. Н. Бакулева РАМН.
- Медико-хирургический центр имени Н. И. Пирогова.
- Российская детская клиническая больница Росздрава.
- Военно-медицинская Академия имени С. М. Кирова.
Также существуют отделения трансплантологии в 23 регионах и городах, включая Санкт-Петербург, Новосибирск, Воронеж, Нижний Новгород, Красноярск, Хабаровск, Екатеринбург. Информацию о ближайшем медцентре по пересадке почки можно получить в территориальных структурах Министерства здравоохранения. Там же пациенты оставляют заявки на получение квоты.
На протяжении всей жизни после трансплантации больной должен постоянно следить за состоянием своего здоровья, принимать препараты для подавления иммунной реакции – они помогут предотвратить отторжение. Кроме того, пациенту следует периодически проходить диагностические процедуры и вести здоровый образ жизни.
Для здоровья человека, принимавшего участие в трансплантации в роли донора, риски менее серьезны, тем не менее в дальнейшей жизни с одной почкой доля вероятности негативных последствий все же имеется.

 Октябрь 25th, 2023
Октябрь 25th, 2023  raven000
raven000  Опубликовано в рубрике
Опубликовано в рубрике